如何准确识别和分类髓系肿瘤中的TP53突变
TP53突变见于10%-15%的髓系肿瘤,其等位基因状态是影响临床结局的关键因素,且多重突变患者预后较差。但由于TP53突变状态评估方法差异较大,导致不同文献报告的患者特征、疗效及生存率不尽一致。
Blood杂志发表的文章“A clinical guide to TP53 mutations in myeloid neoplasms”,回顾了评估TP53突变等位基因状态的方法,并为准确评估髓系肿瘤中TP53基因突变提供了建议。
髓系恶性肿瘤中TP53多重突变的起源
TP53是经典抑癌基因,通过二次打击机制导致肿瘤发生。第一次打击常是体细胞点突变,第二次打击可通过多种机制发生,包括:① 17号染色体上第二个TP53拷贝缺失(最常见);② 第二个TP53等位基因获得额外点突变;③ 发生拷贝中性杂合性缺失(cnLOH),即剩余的野生型TP53等位基因被其突变体对应基因取代,导致突变型基因变成两个拷贝(图1)。
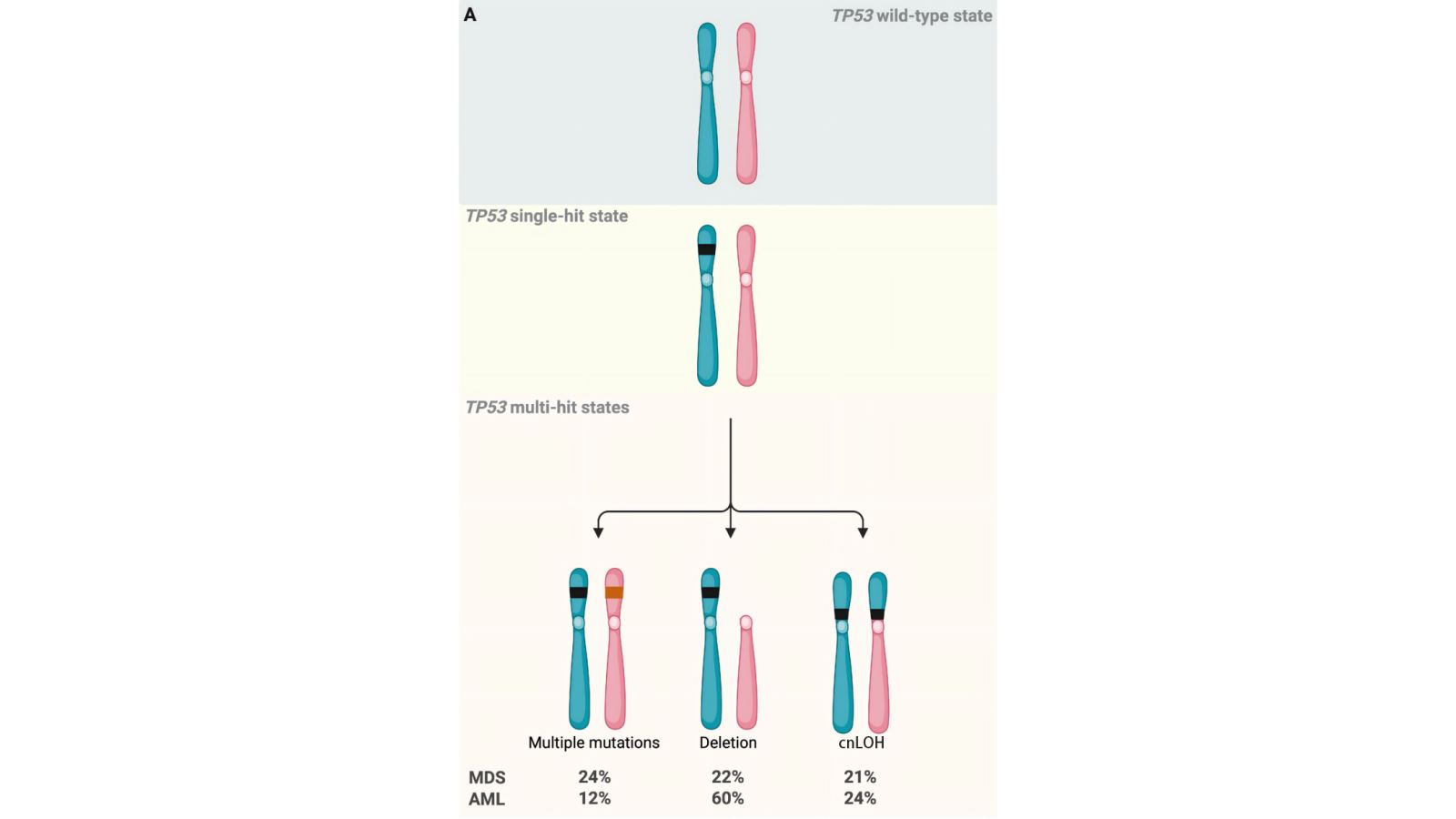
图1 TP53突变二次打击模式示意图
TP53单/多重突变对髓系肿瘤预后的影响
在MDS中,TP53多重突变患者预后较差,中位生存期仅6-12个月;而单突变患者的中位生存差异较大(7-30个月),主要源于识别cnLOH的方法不同(表1)。
在AML中,单突变与多重突变患者的预后差异并不明确,多项研究显示两者无显著差别(表1)。但需注意,这些研究中cnLOH检测较少,部分多重突变可能被误判为单突变,从而拉低了后者的生存数据。
.png)
表 1. 文献中TP53突变状态的定义及患者预后
如何准确识别TP53多重突变
对于初诊患者,推荐评估至少20个中期分裂相的染色体核型分析、17号染色体FISH,以及覆盖TP53第2至11外显子且最低检测限达2%的NGS检测。
文章提出的TP53突变髓系肿瘤患者诊断流程如图2所示。确认TP53突变后,以下三种情况可直接确认为多重突变:①伴有17号染色体或17p缺失;②存在两个及以上TP53突变;③TP53突变VAF>55%。若无17号染色体异常,则建议进一步分析cnLOH状态,以确认是否为真正的单突变。
.png)
图2 TP53突变型髓系肿瘤患者的诊断评估
TP53 cnLOH的推荐检测方法
导致双等位基因丢失的cnLOH在髓系肿瘤中常见,但准确检测的技术(如全基因组/外显子测序、光学基因组图谱、染色体微阵列)在临床尚未普及。目前常用TP53突变的VAF进行推断:较高的VAF可推测为双等位基因失活(不同研究中VAF临界值不一,包括40%、55%、60%、65%)。然而,这种方法并不完全准确,已有研究显示相当比例的多重突变可能被误判为单突变(MDS中约21%,AML中约6%~12%)。
国际癌症联盟 (ICC) 建议使用全基因组测序、全外显子测序或染色体微阵列等方法检测TP53的cnLOH。表2整理了每种方法的在cnLOH检测中的性能与局限性。
.png)
表2. 检测TP53 cnLOH方法的优势与局限性
总结:
在TP53突变型髓系恶性肿瘤中,精准明确TP53突变等位基因状态至关重要。本文建立了一套临床适用的诊断流程,通过NGS panel测序与细胞遗传学检测,可识别出多数TP53多重突变患者。针对聚焦此类疾病的临床研究,建议联合检验中心,进一步精确分析TP53 cnLOH 状态。
见康华美提供的髓系肿瘤NGS检测项目
见康华美作为专业的医学检验实验室,目前已全面开展 TP53 基因突变检测项目,具体如下:
? 血液系统疾病全基因组测序
? 血液系统疾病全外显子测序(15/30G)
? 血液肿瘤相关变异筛查302基因(DNA+RNA)
? 血液肿瘤全面版302基因(突变+融合)
? 髓系白血病筛查114基因(突变+融合)
? 髓系肿瘤相关基因突变筛查(84基因)
? 髓系肿瘤相关基因热点突变筛查(40基因)
? AML相关基因突变筛查(70基因)
? AML诊断预后相关基因突变筛查(22基因)
? MDS相关基因突变筛查(67基因)
? MDS诊断预后相关基因突变筛查(25基因)
参考文献:
Urrutia S, Wong TN, Link DC. A clinical guide to TP53 mutations in myeloid neoplasms. Blood. 2025 Oct 30;146(18):2157-2167. doi: 10.1182/blood.2025029691. PMID: 40729726.
作者:陈斌